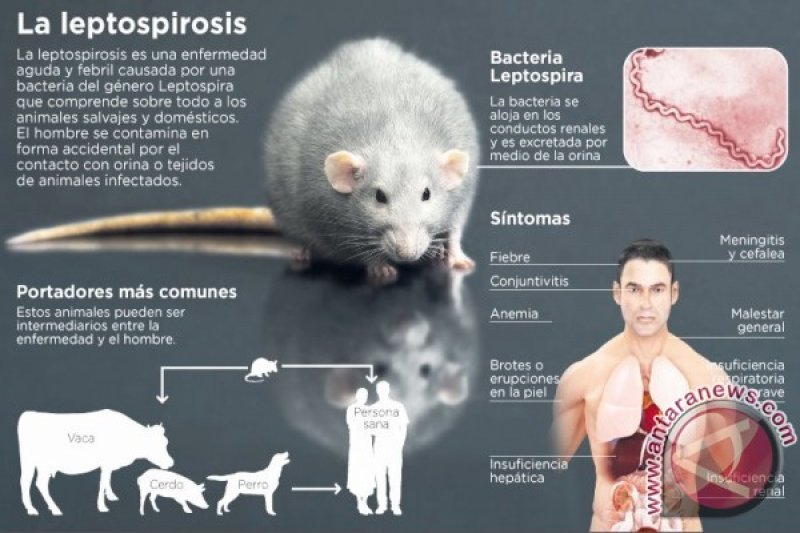
Tingkat keparahannya bervariasi. Dari ringan, sembuh sendiri, hingga berat, dengan manifestasi mengancam kehidupan, seperti perdarahan paru-paru masif dan penyakit Weil (ditandai gagal ginjal akut, perdarahan, kekuningan).
Leptospira dapat langsung menembus kulit lecet, membran mukosa, dan menyebar melalui aliran darah ke organ target. Protein leptospira berinteraksi secara langsung dengan komponen matriks ekstraseluler host, seperti kolagen, fibronektin, dan laminin.
Kompleks imun yang bersirkulasi dapat berkontribusi terhadap kerusakan ginjal dan disfungsi endotel. Leptospira juga secara langsung mengaktivasi plasminogen menjadi plasmin, enzim utama sistem fibrinolitik, pemicu perdarahan.
Dengan imunohistokimia/pewarnaan perak, leptospira dijumpai di celah antara sel-sel ginjal, jaringan (parenkim) hati, dan di dinding pembuluh darah paru-paru.
Lebih dari 350 ribu kasus leptospirosis terjadi setiap tahun dan umumnya kurang direspon publik. Padahal Badan Kesehatan Dunia (WHO) menyebutkan 5 persen-30 persen orang yang terinfeksi leptospira dipastikan meninggal dunia.
Di USA, sekitar 100-200 kasus teridentifikasi setiap tahun, tersering dijumpai di Hawaii dan Puerto Rico. Insiden global di area tropis-subtropis sekitar 10 sampai 100 kasus manusia per 100 ribu individu. Rasio pria:perempuan = 4:1. Puncak usia pada pria 30-39 tahun.
Di Indonesia, leptospirosis menunjukkan fakta yang mencemaskan. Data akumulatif yang dirilis oleh Kemenkes sepanjang tahun 2018 hingga Januari 2019 berhasil mengungkap 866 kasus dan 147 kematian yang ditemukan di delapan provinsi.
Secara detail, terdapat 104 kasus dan 26 kematian di Banten, 11 kasus dan 2 kematian di Jakarta, 2 kasus di Jawa Barat, 186 kasus dan 16 kematian di Daerah Istimewa Yogyakarta, 427 kasus dan 89 kematian di Jawa Tengah, 128 kasus dan 10 kematian di Jawa Timur, 3 kasus dan 2 kematian di Kalimantan Utara, 5 kasus dan 2 kematian di Maluku.
Kabupaten Demak di Jawa Tengah terkenal sebagai area endemis leptospirosis dengan angka insiden mencapai 2,9 dari 100 ribu penduduk dan angka mortalitas mencapai 20 persen.
Faktor Risiko
Pelbagai faktor terkait endemis leptospirosis, termasuk iklim tropis, air tergenang, buruknya sanitasi, aktivitas rekreasi/okupasi, kedekatan hewan (mamalia) dengan populasi manusia.
Epidemis biasanya terjadi bersamaan peristiwa banjir karena hujan lebat yang terus-menerus atau bencana alam, seperti: topan, badai, atau gempa bumi. Kontak dengan air banjir memang faktor risiko penting untuk transmisi Leptospira.
Tragedi leptospirosis juga dipengaruhi oleh berbagai faktor risiko. Misalnya: pekerjaan terkait hewan yang berisiko tinggi, kondisi selokan (got) yang buruk, higiene dan sanitasi rumah tangga yang kurang memadai, keberadaan tikus yang suka berkeliaran di dalam rumah dan sekitarnya, kebiasaan seseorang saat berjalan yang tidak mengenakan alas kaki, kebiasaan masyarakat tertentu untuk mencuci atau mandi di sungai, dan kurangnya penyuluhan atau sosialisasi tentang leptospirosis.
Studi terdahulu di Indonesia melaporkan tingginya seropositif serum manusia dan sapi dengan leptospirosis. Uji mikroaglutinasi diagnostik selama 2002-2004 menunjukkan sampel manusia seropositif sekitar 10 persen-11 persen.
Leptospirosis pernah dikenal sebagai penyakit akibat kerja, terutama terkait agrikultur, personel militer, pemeliharaan alat jahit, peternakan-pemotongan hewan, ditularkan melalui kontak dengan urin, air, atau tanah yang terkontaminasi kencing binatang, seperti hewan ternak, pengerat, dan anjing. Leptospirosis yang berat terkait dengan tingginya mortalitas (5 persen-40 persen) bila tidak segera diberi antibiotik dalam 5 hari onset gejala.
Potret Klinis
Periode inkubasi 2-26 hari. Sindrom tersering pada leptospirosis: anikterik yang umumnya sembuh sendiri, terdiri dari fase septikemik dan imun. Tanda-gejalanya: demam (>38,9°C), tekanan darah rendah, denyut jantung cepat, mengantuk, batuk kering, pusing, nyeri sekitar mata, silau, nyeri sendi. Lainnya, leptospirosis ikterik.
Ditandai dengan kekuningan, gagal hati (hiperbilirubinemia, peningkatan serum liver, kadar enzim), gagal ginjal, perdarahan yang memengaruhi paru-paru, lambung dan saluran pencernaan, serta organ-organ lainnya. Penderita sangat berpotensi meninggal dunia.
Gagal jantung kongestif jarang terjadi. Pengetahuan gejala leptospirosis dan epidemiologi untuk deteksi dini, memerlukan pemeriksaan serologi dan PCR (polymerase chain reaction) sampel urin dan darah. Meskipun demikian, baku emas diagnosis leptospirosis dilakukan berdasarkan uji serologis dengan tes mikroaglutinasi (MAT).
Rerata deteksi leptospirosis ditingkatkan dengan mengombinasikan antibodi dan deteksi DNA. Diagnosis klinis leptospirosis dikonfirmasi dengan MAT dan ELISA IgM. Uji diagnostik meliputi: pemeriksaan darah secara langsung, diagnosis asam nukleat cepat, tes berbasis antibodi cepat.
Solusi
Pemberian sefalosporin generasi ketiga (seftriakson) dan doksisiklin selama tujuh hari dapat diberikan dokter sebagai terapi empiris dan anafilaksis sebelum konfirmasi diagnosis. Terapi pilihan lain, seperti ampisilin, amoksisilin, azitromisin, penisilin, cefotaksim direkomendasikan dokter sesuai indikasi.
Di awal terapi, terjadi Jarisch-Herxheimer, reaksi radang demam sebagai respon "pembersihan" organisme dari sirkulasi tubuh. Penderita perlu dimonitor saat diberi antibiotik.
Leptospirosis mudah diatasi bila memahami penyebab-proses perjalanan melalui aspek seluler-molekuler. Leptospirosis disebabkan oleh spirochete patogenik dari genus Leptospira. Leptospira bukan patogen intraseluler klasik. Di jaringan penderita atau hewan coba, mayoritas dijumpai ekstraseluler.
Leptospira memasuki tubuh melalui membran mukosa, kulit (terluka, lecet), atau genangan air. Leptospira dijumpai di darah dan cairan serebrospinal selama fase akut infeksi di beberapa hari pertama setelah onset gejala. Antibodi anti-leptospira di darah sekitar 5-7 hari setelah onset gejala dan biasanya menetap beberapa bulan selama fase imun.
Pada penderita leptospirosis terjadi aktivasi koagulasi dan fenomena perdarahan akibat kerusakan dinding kapiler dan disfungsi sel endotel.
Manipulasi genetik berhasil mengidentifikasi sebagian kecil faktor virulensi Leptospira. Genom leptospira patogenik mengandung hingga lima gen pengkode enzim mirip sphingomyelinase. Riset menunjukkan aktivitas terkait virulensi untuk sphingomyelinase leptospira, misal: pembentukan pori dan sitotoksisitas.
Pencegahan
Usaha untuk mencegah leptospirosis di daerah endemis, dilakukan dengan pakaian pelindung, edukasi komunitas, salah satunya dengan optimalisasi-partisipasi kader PKK, untuk memahami faktor-faktor risiko dan perlindungan yang tepat, mengingat beragam faktor lingkungan-perilaku kompleks berpotensi memicu leptospirosis.
Membentuk sistem koordinasi-komunikasi antar penyedia layanan kesehatan (klinik, Puskesmas, RS, dsb) secara berjenjang, komprehensif, dan terpadu. Vaksinasi telah dikembangkan di Perancis dan China.
Antisipasi global terhadap leptospirosis memang perlu ditingkatkan. Terlebih lagi karena leptospirosis telah merajalela di berbagai penjuru dunia, terutama di negara dengan iklim tropis.
Kewaspadaan dini leptospirosis perlu dimasukkan ke dalam kebijakan dan peraturan perundang-undangan, mengingat wabah yang dikenal juga dengan penyakit akibat air kencing tikus ini berpotensi berbahaya dan berisiko tinggi bagi pekerjaan dan profesi tertentu. Terutama bagi seseorang yang beraktivitas di luar ruangan atau terbiasa terkoneksi dengan binatang. Misalnya dokter hewan, petani, pekerja tambang, pekerja selokan, pekerja rumah jagal, pencinta binatang, pencari ikan, peternak sapi perah, dan personel militer.
Leptospirosis juga terkait dengan aktivitas berenang, mengarungi sungai, kayak, dan arung jeram di danau serta sungai yang terkontaminasi bakteri Leptospira. Kewaspadaan dan proteksi dini perlu dilakukan bagi para pencinta lingkungan, pendaki gunung, pencari jejak, olahragawan di luar ruangan, serta tim SAR atau tim evakuasi medis.
Riset terbaru berhasil menemukan protein LipL32 rekombinan sebagai antigen di ELISA untuk deteksi leptospirosis, serta marker aktivasi endotel-imun terkait tingkat keparahan leptospirosis berpotensi dikembangkan di Indonesia melalui riset berkesinambungan.
*) dr Dito Anurogo MSc adalah dosen tetap di Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah Makassar, duta literasi Provinsi Sulawesi Selatan 2019, kepala LP3I ADPERTISI, Director Networking IMA Chapter Makassar, dokter literasi digital, penulis puluhan buku
Baca juga: Dinkes DIY: satu orang meninggal terkena leptospirosis, 50 suspect
Baca juga: 58 kasus leptospirosis terjadi di Kulon Progo
Pewarta: dr Dito Anurogo MSc *)
Editor: Zita Meirina
Copyright © ANTARA 2019